«Проблему нужно решать: в каждом округе столицы создавать отделения диализа»
— Евгений Викторович, о проблемах больных с почечной недостаточностью в нашей стране говорить как-то не принято. Будто и нет проблем, и все у нас, как говорится, в лучшем виде. Но это же не так? Какова обеспеченность таких больных заместительной почечной терапией в нашей стране по сравнению с другими государствами? И много ли в России почечных больных?
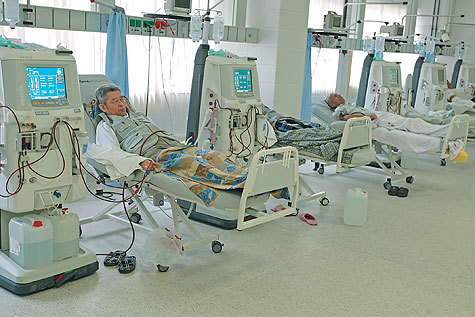
— Если говорить о Европе, Америке и Японии, где больше всего выполняется таких процедур, у них таких больных, получающих диализ, значительно больше, чем в России. Объясняется это тем, что у них больше возможностей лечить таких пациентов. В Москве обеспеченность такой услугой тоже достаточно высока, а в регионах она в два раза ниже, чем в столице. Хотя есть современные аппараты «искусственная почка», которые достаточно хорошо очищают кровь и по сути берут на себя функцию здоровой почки. Есть два основных вида диализа для пациентов: гемодиализ — очищение крови при помощи аппарата — и перитонеальный диализ, при котором удаление токсинов осуществляется через брюшину. Оба они одинаково эффективны. Но кому-то из больных больше подходит один метод, кому-то — другой. В том и другом случае такие пациенты подвергаются диализу в течение всей жизни, так как токсины накапливаются в организме постоянно. Другого способа помочь людям с почечной недостаточностью просто нет.
— Значит, проблем быть не должно, и больные, у кого почки дали сбой, не должны страдать?
— Если говорить о Боткинской больнице, то нам грех жаловаться. И в целом по Москве ситуация более благополучная, чем в России. Но хотелось, чтобы в каждом округе Москвы были открыты такие отделения, как наше. Тогда тяжелых больных не придется везти через всю Москву, чтобы попасть на диализ. Будет возможность оказывать такую услугу ближе к дому пациента. Но пока к нам везут много больных из других округов. Во-первых, в Москве, как известно, огромные пробки. А промедление с оказанием помощи таким больным, как говорится, смерти подобно. В буквальном смысле. Вот это, я считаю, большая проблема для нашего города. Ведь на диализ больных необходимо привозить три раза в неделю, а после лечения (в течение
Лечение с помощью диализа очень дорогостоящее. Одна процедура гемодиализа стоит от 6 до 8 тыс. рублей. А процедур только одному больному за неделю надо сделать три. Вот и посчитайте. Кстати, в Боткинской больнице переоснащение гемодиализной аппаратурой произошло в нынешнем году. Но в целом проблему обеспечения диализных больных хорошими лекарствами и оснащения таких отделений современной аппаратурой надо решать на уровне государства.
— В связи с новым Законом об ОМС, который вступил в силу с января нынешнего года, реально ли к вам приехать больному с почечной недостаточностью, например, из Курска или из Читы и получить бесплатное лечение?
— Конечно, реально. Но такому больному в Москве еще надо где-то жить. Из иногородних чаще к нам попадают те, кто в Москве оказался проездом и кого здесь «прихватило». Если у человека «отказали» почки, мы, конечно, его возьмем. А в плановом порядке больные должны поступать в конкретное лечебное учреждение, которое находится ближе всего к месту его проживания. Диализ финансируется из регионального бюджета, и от позиции местных руководителей будет зависеть, доступен ли этот вид помощи больным или нет. Вообще диализ — огромное достижение медицинской науки, которое спасло многие тысячи больных. У нас в лечение пациент не вкладывает ни одного рубля. Я не думаю, что ОМС должно заниматься этой проблемой. В большинстве развитых стран на лечение больных с почечной недостаточностью отпускаются средства из бюджета страны, так как лечение крайне дорогостоящее. И в некоторых регионах страховых взносов может не хватить.

Кстати, наше отделение было создано одним из первых в стране в 1960 году. Именно специалисты Боткинской больницы начинали лечение больных с острой почечной недостаточностью. В последующем стали оказывать помощь больным с хронической почечной недостаточностью. Наше отделение было одним из первых, кто начал выполнять гемодиализ. А в 1995 году мы стали проводить и перитонеальный диализ. За что в 2000 году получили премию правительства Москвы. Наше отделение также является базой для обучения врачей и медперсонала не только для России, но и для ближнего зарубежья. И базой для Российской медицинской академии последипломного образования, кафедру нефрологии и гемодиализа в которой возглавляет профессор Валентин Михайлович Ермоленко. Он был пионером в плане внедрения гемодиализа в Советском Союзе.
— Сколько одновременно вы может принять на лечение больных?
— Сейчас в отделении нефрологии для больных, находящихся на гемо- и перитонеальном диализе, больницы им. С.П.Боткина лечатся 145 пациентов на гемодиализе и около 100 — на перитонеальном диализе. Это те больные, которые должны пожизненно получать такую помощь. Свои почки у них просто не функционируют, и такое лечение для них является жизненно необходимым и единственно возможным для выживания. Если есть показания, направляем больных на трансплантацию почек.
— А разве теперь уже нет проблем с трансплантацией органов? Откуда берутся донорские почки в таком количестве?
— На сегодняшний день данная проблема в Москве в значительной мере решена — так, недавно открылось новое отделение в НИИ СП им. Н.В.Склифосовского, есть Городской центр трансплантации в больнице № 7. А забор почек осуществляется у тех, кто смертельно пострадал в различного рода авариях, катастрофах и т.д. Однако в регионах трансплантация почек практически недоступна — больные вынуждены ехать в Москву. Кстати, и трансплантация почек в России бесплатная.
Вообще все услуги больным, которые находятся на диализе, пациентам достаются бесплатно. К счастью, сегодня есть и очень хорошие препараты, которые решили проблему анемии у данных больных. Благодаря чему больные избавлены от анемии, им удается избежать переливания эритроцитарной массы, что делали раньше. Кровь, образно говоря, лилась рекой. Многие больные заражались инфекциями через кровь. Сейчас есть лекарства, которые стимулируют у больных эритропоэз (нормализация гемоглобина при помощи препарата). Это рекомбинантный человеческий эритропоэтин, который и создан специально для того, чтобы нормализовать у такого больного гемоглобин. Этот препарат создан благодаря развитию генной инженерии. Вначале он появился за рубежом. Теперь есть и отечественные аналоги препарата.
— Евгений Викторович, какая самая большая проблема на сегодняшний день, на ваш взгляд, специалиста со стажем в данной области почти в четверть века? Что хотелось бы улучшить?
— Если говорить о проблемах в этой области во всероссийском, да и московском масштабе, желательно, чтобы была выше обеспеченность больных подобными центрами. Чтобы эта услуга хотя бы приблизилась к общеевропейским стандартам. В Европе —
Так что диализ, на мой взгляд, стоит в ряду первейших проблем из существующих сегодня в России. Даже с лекарственным обеспечением диализных больных в России немало трудностей. В столице, надо отдать должное Департаменту здравоохранения города и мэрии Москвы, лекарственное обеспечение находится на высоте даже по сравнению с ведущими зарубежными странами. И поддержка больных, в т.ч. доставка в центры диализа, тоже, на мой взгляд, находится на достаточной высоте. Но в Москве, как я уже говорил, очень трудно решить вопрос с прикреплением таких пациентов к конкретным больницам, причем максимально близко к месту проживания. Такой приказ в департаменте имеется, но, судя по ситуации, он не всегда выполняется.
К сожалению, и нефрологов в Москве, да и по всей России, не хватает. Если судить по зарубежным исследованиям, то практически 10% населения страдает хронической болезнью почек.
«До 80% больных поступают к нам по экстренным показаниям, которых надо срочно спасать»
— Можете назвать самый сложный случай из вашей практики? Понятно, что все ваши пациенты тяжелые...
— В принципе, действительно практически всем больным, поступающим к нам внезапно, по «скорой», нужно оказывать экстренную помощь. Фактически мы и занимаемся спасением этих очень тяжелых пациентов. Даже не просто тяжелых, а запредельно тяжелых, которые не наблюдались ни в поликлинике, ни у нефролога. Такого больного мы реабилитируем и вводим его в программу гемодиализа. На мой взгляд, такой больной обязательно должен наблюдаться по месту жительства, быть на учете и своевременно госпитализироваться на диализ в специализированную клинику. Но пока до 80% больных поступают к нам по экстренным показаниям. Практически каждый больной является для нас пациентом, которого надо срочно спасать. Не ошибусь, если скажу, что каждая история таких больных уникальна.
Вот сейчас у нас лежит больной 23 лет, у которого развилась острая почечная недостаточность после того, как он сходил в фитнес-клуб. После физической нагрузки у него началось повреждение мышц, которое привело к этому заболеванию. Вообще, любая тяжелая неконтролируемая физическая нагрузка может привести к почечной недостаточности. Если бы этот молодой человек сразу не попал бы к нам на гемодиализ, он бы умер. Теперь, благодаря гемодиализу, такие больные выживают. Функция почек у них восстанавливается. Сейчас наш больной — на подходе к выписке.
— Какие советы в таком случае вы дадите молодым, посещающим фитнес-центры?
— Любая перегрузка не может принести хорошего результата здоровью. Я бы советовал тем, кто только приступает к физическим упражнениям, проявлять умеренность к нагрузкам. Физические перегрузки даже в юном возрасте могут привести к почечной недостаточности. У нас были случаи, когда неподготовленные физически ребята, попадая в армию, получали там непривычные для них большие нагрузки — и почки их «отказывали». Даже кросс у такого парня может привести к почечной недостаточности.
— Чем еще можно навредить почкам? Дайте советы тем, кто еще не болеет и у кого есть возможность уберечь свои почки как можно дольше от проблем. Все же почки в каком-то смысле незаменимы... Или это не так?
— Нефрологии в этом плане повезло: почки — единственный жизненно важный орган, без которого человек может жить благодаря успехам медицины. И порой жить даже дольше, чем отпущено ему природой. Но качество жизни, конечно, будет уже не то. Человек должен оставить все дела и три раза в неделю приезжать в клинику и по пять часов лежать, чтобы получить процедуру очищения крови. В отличие от гемодиализа лечение перитонеальным диализом можно проводить дома. В брюшную полость больным имплантируется катетер, и через него они сами вливают себе внутрь диализный раствор на
— Сколько максимально может прожить больной с почечной недостаточностью благодаря применению таких методов?
— У нас в центре есть больная, которая находится на гемодиализе уже более 30 лет. Она даже занесена в российскую Книгу рекордов Гиннесса. А в мире есть больные, которые на гемодиализе находятся более 40 лет. А больных, которые живут более 20 лет на диализе, у нас в центре много.
— Кто решает вопрос с трансплантацией почек? И в каких случаях? Каковы противопоказания?
— Если у больных нет противопоказаний, мы посылаем на консультацию в Городской центр трансплантологии. И пациент становится там на очередь. Пациент должен быть достаточно здоров, чтобы перенести такую серьезную операцию, как трансплантация. В среднем она длится
— А если у человека одна почка? Какую помощь ему можно оказать?
— Если она хорошо функционирует, то с одной почкой можно жить. Так живет множество людей. Но если разовьется почечная недостаточность — тогда нужно переходить на те процедуры, о которых я сказал. Природа, к счастью, оказалась мудрее нас и создала два очистительных органа. Нередки ситуации, когда больной теряет одну почку, и вторая справляется с необходимыми функциями. Причем человек может прожить всю жизнь, и ему не понадобится диализ.
— Какие причины почечной недостаточности высветились благодаря вашему опыту?
— Одна из основных причин — сахарный диабет (у нас 30% больных на диализе, за рубежом — 50%). Появляется диабетическая нефропатия, поражаются почки и развивается почечная недостаточность. Это та проблема, которая на сегодня выходит на первое место. За последние
— Вы хорошо знаете о мерах предосторожности. Как человек сам может предупредить болезни почек?
— Периодически проходить диспансеризацию. Тот же поликистоз выявляется просто при УЗИ. Контролировать уровень сахара в крови. Если человек склонен к гипертонии, нужно жестко контролировать давление, соблюдать бессолевую диету и принимать адекватную терапию. Обязательно иметь у себя в доме тонометр, регулярно, а не периодически, измерять давление и принимать лекарства.
— А вредные привычки тоже могут спровоцировать почечную недостаточность?
— Вредные привычки способствуют прогрессированию почечной недостаточности, они ухудшают функции почек. Особенно вредит курение. Очень плохо влияет на почки ожирение, а сегодня много россиян с избытком жировой массы тела. Бывает и алкогольная нефропатия. Плюс ряд системных заболеваний — в связи с плохой экологией, неправильным питанием. Количество таких больных за последние годы значительно выросло. Я сужу об этом по поступающим к нам пациентам. Вообще за годы моей почти





















